Stivens-Jonson sindromi
Bu maqola avtomat tarjima qilingan yoki mashina tarjimasi tayinli oʻzgartirishsiz chop etilgani eʼtirof etilmoqda. Tarjimani tekshirib chiqish hamda maqoladagi mazmuniy va uslubiy xatolarini tuzatish kerak. Siz maqolani tuzatishga koʻmaklashishingiz mumkin. (Shuningdek, tarjima boʻyicha tavsiyalar bilan tanishib chiqishingiz mumkin.) DIQQAT! BU OGOHLANTIRISHNI OʻZBOSHIMCHALIK BILAN OLIB TASHLAMANG! Maqolaning originali koʻrsatilinmagan. |
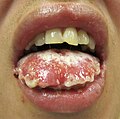
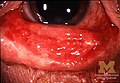
Stivens-Jonson sindromi oʻtkir toksik-allergik kasallik boʻlib, uning asosiy klinik koʻrinishi teri va shilliq pardalardagi toshmalar hisoblanadi. Ushbu sindrom ekssudativ eritemaning malignizatsiyalangn turi hisoblanadi. Dastlab, mushaklar va boʻgʻimlarda mahalliy harorat oshadi va ogʻriq paydo boʻladi. Keyin hujayralarning nobud boʻlishi ogʻiz, tomoq, koʻzning shilliq qavatida va terining hamda shilliq pardalarning boshqa joylarida juda katta pufakchalar paydo boʻlishiga sabab boʻladi; kulrang-oq plyonkalar, yoriqlar va qobiqlar bilan qoplangan teri nuqsonlari paydo boʻladi. Ogʻiz boʻshligʻi shilliq qavatining shikastlanishi ovqat yeyishni qiyinlashtiradi, ogʻizni yopish kuchli ogʻriqni keltirib chiqaradi, keyinchalik shilinishlar paydo boʻladi. Koʻzning shilliq qavatining yalligʻlanishi paydo boʻladi – kon'yunktivit. Shox parda fibrozga uchraydi. Siydik chiqarish qiyin va ogʻriqli boʻladi[1].
| Stivens-Jonson sindromi | |
|---|---|
 | |
| KXK-10 | L51.1 |
| KXK-9 | 695.1 |
| MedlinePlus | 000851 |
| eMedicine | emerg/555 derm/405 |
Sindrom birinchi marta 1922-yilda Albert Meyson Stivens va Frank Chambliss Jonson tomonidan tavsif etilgan.
-
Stivens-Jonson sindromi bo'lgan odamda shilliq qavatning deskvamatsiyasi
-
Yallig'lanish va lablar po'stlog'i - Sindromda til va shilliq pardalardagi yaralar bilan.
-
Sindromdagi Konyuktivit
Stivens-Jonson sindromining eng koʻp uchraydigan sabablari baʼzi dorilar (modafinil, lamotrigin, karbamazepin, allopurinol, sulfanilamidlar, nevirapin)dan allergiyalar[2], shuningdek infeksiyalar va juda kam hollatlarda saratondan ham boʻlishi mumkin[3].
Kasallik toʻsatdan yuqori isitma, tomoqdagi ogʻriq va bezovtalik bilan boshlanadi. Sindromning ogʻir umumiy holat fonida lablar, ogʻiz boʻshligʻi shilliq qavati, til, yumshoq tanglay, hiqildoq orqa devori, halqum va terida pufakchalar paydo boʻladi va ochilgandan keyin qon ketish eroziyalari hosil boʻladi. Birlashib, ular doimiy qon ketishiga olib keladi.
Davolash
tahrirSimptomatik davolash intoksikatsiyani kamaytirishga, desensibilizatsiyaga, yalligʻlanishni bartaraf etishga va taʼsirlangan terining epitelizatsiyasini tezlashtirishga olib keladi. Ogʻir yoki surunkali, takroriy holatlar uchun kortikosteroidlar qoʻllash mumkin[4].
Davolash uchun desensibilizatsiya qiluvchi dorilar (Dimedrol, suprastin, tavegil, klaritin), yalligʻlanishga qarshi dorilar (salitsilatlar), kaltsiy preparatlari va levamizol, kortikosteroidlar va detoksikatsiya qiluvchi terapiya qoʻllanadi.
Vitamin terapiyasidan foydalanish (B vitaminlari, askorbin kislotasi) mumkin emas, chunki bunday vitaminlarning oʻzi kuchli allergen hisoblanadi.
Mahalliy davolash yalligʻlanishni bartaraf etish, shish va yalligʻlangan teri hududlarining epitelizatsiyasini tezlashtirishga qaratilgan boʻladi. Ular ogʻriq qoldiruvchi vositalardan (trimekain, lidokain), antiseptik preparatlardan (furatsilin, xloramin va boshqalar), proteolitik fermentlardan (tripsin, ximotripsin) foydalanadilar.
Kasallikning remissiya davrida bolalar ogʻiz boʻshligʻini tekshirib turish va sanatsiya qilish, yuqori sezuvchanlik aniqlangan holatda allergen bilan giposensibilizatsiya qilishlari kerak.
Manbalar
tahrir- ↑ Барденикова С.и, Пеньтковская О.с, Исаева Е.к. Синдром Стивенса - Джонсона - иммунная катастрофа // РМЖ. Мать и дитя. — 2019. — Т. 2, вып. 1. — С. 66–72. — ISSN 2618-8430. Архивировано 27 fevral 2023 года.
- ↑ „Stevens-Johnson syndrome/toxic epidermal necrolysis“ (en). Genetics Home Reference (2015). 2017-yil 27-aprelda asl nusxadan arxivlangan. Qaraldi: 2017-yil 9-avgust.
- ↑ „Research Directions in Genetically-Mediated Stevens-Johnson Syndrome/Toxic Epidermal Necrolysis“. www.genome.gov. 2016-yil 6-aprelda asl nusxadan arxivlangan. Qaraldi: 2016-yil 17-fevral.
- ↑ „Синдром Стивенса–Джонсона | #04/06 | „Lechaщiy vrach“ – professionalnoe meditsinskoe izdanie dlya vrachey. Nauchnie stati.“. Jurnal „Lechaщiy vrach“. 2023-yil 27-fevralda asl nusxadan arxivlangan. Qaraldi: 2023-yil 27-fevral.